Bệnh não mô cầu là một bệnh nhiễm khuẩn cấp tính do vi khuẩn Neisseria meningitidis gây ra, có thể dẫn đến viêm màng não mủ hoặc nhiễm khuẩn huyết nặng. Đây là một bệnh lý nguy hiểm với diễn tiến nhanh, có tỷ lệ tử vong cao nếu không được chẩn đoán và điều trị kịp thời. Theo thông tin mới nhất từ Tổ chức Y tế Thế giới (WHO) và CDC, tỷ lệ tử vong có thể lên tới 50% nếu không được điều trị kịp thời và 15% ngay cả khi được điều trị tích cực. Bệnh có nguy cơ lây lan trong cộng đồng, đặc biệt ở những nơi đông người như ký túc xá, nhà trẻ, hoặc trại quân đội. Bài viết này cung cấp thông tin chi tiết về bệnh não mô cầu, bao gồm nguyên nhân, triệu chứng, phương pháp chẩn đoán, điều trị và cách phòng ngừa hiệu quả.
I. TÁC NHÂN GÂY BỆNH
Bệnh não mô cầu do vi khuẩn Neisseria meningitidis gây ra. Đây là một loại vi khuẩn song cầu khuẩn Gram (-), có hình hạt cà phê, phát triển mạnh ở đường hô hấp trên của con người. Vi khuẩn này có ít nhất 13 nhóm huyết thanh, trong đó các nhóm phổ biến gây bệnh là A, B, C, W, X và Y.
- 1 Ở các khu vực châu Phi (vùng “vành đai não mô cầu”), nhóm A là nguyên nhân chính gây dịch.
- 1 Nhóm B và C phổ biến ở Mỹ và châu Âu.
- 1 Nhóm W và Y có thể gây bệnh ở một số quốc gia khác.
Vi khuẩn này thường cư trú ở vùng hầu họng của người lành mang trùng mà không gây bệnh, nhưng khi gặp điều kiện thuận lợi (suy giảm miễn dịch, tiếp xúc với người bệnh, thay đổi môi trường sống), nó có thể xâm nhập vào máu, dịch não tủy và gây bệnh nặng.
II. ĐƯỜNG LÂY TRUYỀN VÀ CÁC YẾU TỐ NGUY CƠ
2.1. Đường lây truyền
Vi khuẩn Neisseria meningitidis lây truyền chủ yếu qua:
- Giọt bắn đường hô hấp khi người bệnh ho, hắt hơi hoặc nói chuyện.
- Tiếp xúc trực tiếp với dịch tiết mũi họng của người bệnh hoặc người lành mang trùng.
2.2. Yếu tố nguy cơ
Một số nhóm đối tượng có nguy cơ cao mắc bệnh não mô cầu, bao gồm:
- Trẻ sơ sinh và trẻ nhỏ (dưới 5 tuổi).
- Thanh thiếu niên và người trẻ tuổi (16–23 tuổi), đặc biệt là người sống trong môi trường tập thể như ký túc xá, quân đội.
- Người suy giảm miễn dịch (bệnh lý nền, thiếu hụt bổ thể, cắt lách).
- Người tiếp xúc gần với bệnh nhân hoặc người sống trong vùng có dịch.
III. TRIỆU CHỨNG LÂM SÀNG
Bệnh não mô cầu có thể biểu hiện dưới nhiều thể khác nhau, nhưng hai thể chính là viêm màng não do mô cầu và nhiễm khuẩn huyết do mô cầu.
3.1. Viêm màng não do mô cầu
Bệnh nhân thường có các triệu chứng khởi phát đột ngột:
- Sốt cao đột ngột (trên 39°C).
- Đau đầu dữ dội.
- Cứng cổ (gặp ở 70% bệnh nhân).
- Buồn nôn, nôn mửa.
- Sợ ánh sáng.
- Rối loạn ý thức (lú lẫn, ngủ gà, hôn mê).
- Co giật (trong một số trường hợp nặng).
3.2. Nhiễm khuẩn huyết do mô cầu
Thể này nguy hiểm hơn, có thể tiến triển rất nhanh và gây sốc nhiễm trùng. Triệu chứng bao gồm:
- Sốt cao, rét run, vã mồ hôi.
- Mạch nhanh, huyết áp giảm (dấu hiệu sốc nhiễm khuẩn).
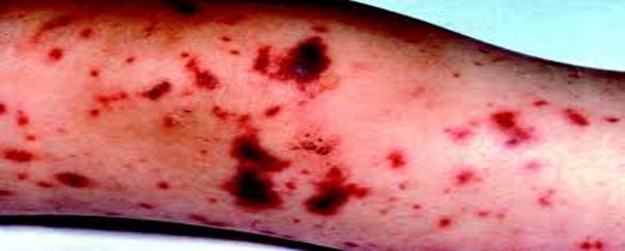
- Xuất huyết dưới da dạng chấm hoặc ban xuất huyết hoại tử.
- Suy đa cơ quan nếu không được điều trị kịp thời.
Đặc biệt, hội chứng Waterhouse-Friderichsen là một biến chứng nghiêm trọng, gây suy thượng thận cấp và sốc không hồi phục.
IV. CHẨN ĐOÁN BỆNH
4.1. Xét nghiệm vi sinh
- Cấy máu và dịch não tủy tìm Neisseria meningitidis.
- Nhuộm Gram dịch não tủy thấy song cầu khuẩn Gram (-).
- PCR dịch não tủy hoặc máu để phát hiện ADN vi khuẩn.
4.2. Xét nghiệm hỗ trợ
- Công thức máu: tăng bạch cầu, giảm tiểu cầu (trong nhiễm khuẩn huyết).
CRP, Procalcitonin: tăng cao trong viêm nhiễm nặng.
V. ĐIỀU TRỊ BỆNH NÃO MÔ CẦU
5.1. Kháng sinh theo IDSA
Điều trị cần bắt đầu ngay khi nghi ngờ bệnh, không chờ kết quả xét nghiệm.
- Ceftriaxone 2g IV mỗi 12 giờ hoặc Cefotaxime 2g IV mỗi 6 giờ.
- Nếu có kháng sinh đồ, có thể dùng Penicillin G hoặc Ampicillin nếu vi khuẩn nhạy cảm.
- Thời gian điều trị: 7–10 ngày.
5.2. Điều trị hỗ trợ
- Bù dịch, duy trì huyết áp.
- Sử dụng thuốc vận mạch nếu có sốc nhiễm khuẩn.
- Kiểm soát co giật, bảo vệ thần kinh.
VI. PHÒNG NGỪA BỆNH NÃO MÔ CẦU
6.1. Tiêm chủng vắc xin
- MenACWY: Phòng nhóm A, C, W, Y (Menactra, Menveo).
- MenB: Phòng nhóm B (Bexsero, Trumenba).

6.2. Dự phòng kháng sinh
Người tiếp xúc gần với bệnh nhân cần dùng kháng sinh dự phòng:
- Rifampin 600 mg mỗi 12 giờ x 2 ngày (người lớn).
- Ciprofloxacin 500 mg liều duy nhất.
- Ceftriaxone 250 mg tiêm bắp liều duy nhất.
VII. KẾT LUẬN
Bệnh não mô cầu là một tình trạng nguy hiểm, có thể diễn tiến nhanh và gây tử vong nếu không được chẩn đoán và điều trị kịp thời. Vắc xin và dự phòng kháng sinh là các biện pháp hiệu quả nhất để phòng ngừa bệnh. Khi có triệu chứng nghi ngờ, bệnh nhân cần đến ngay cơ sở y tế để được điều trị sớm.
📌 Hãy chủ động tiêm phòng và nâng cao ý thức bảo vệ sức khỏe cộng đồng!
Nguồn bài viết : Bs Phan Song Thanh , CNK Truyền nhiễm Da liễu, Bệnh viện Quân y 17