Bướu giáp thể nhân lành tính là bệnh trong đó tuyến giáp to toàn bộ hoặc cục bộ không do viêm, ung thư; nhu mô tuyến giáp có một hoặc nhiều nhân với hình thái tế bào lành tính. Đây là bệnh lý rất hay gặp: tỷ lệ mắc bệnh ở khu vực châu Á, châu Phi và Nam Mỹ khoảng 12%; tỷ lệ mắc bệnh ở Mỹ khoảng 4 – 7%, đồng thời tỷ lệ mới mắc hàng năm khoảng 0,1 – 1,5%; tỷ lệ mắc bệnh ở Bắc Âu và Trung Âu cũng chiếm từ 3 – 6%. Ở Việt Nam, tính đến năm 2006 số người hiện mắc vẫn chiếm tỷ lệ 4 – 20% dân số. Bệnh thường được phát hiện tình cờ vì ít ảnh hưởng đến tình trạng toàn thân: 3 – 7% phát hiện bệnh bằng những triệu chứng lâm sàng, 20 – 76% phát hiện bệnh nhờ siêu âm. Có nhiều phương pháp điều trị bướu giáp thể nhân lành tính:
– Điều trị nội khoa bằng ức chế TSH
– Điều trị bằng iod phóng xạ
– Điều trị phẫu thuật
– Điều trị bằng các kỹ thuật ít xâm lấn: đốt nhân tuyến giáp bằng sóng cao tần, laser, vi sóng.
– Điều trị bướu giáp thể nhân lành tính bằng sóng cao tần là phương pháp điều trị ít xâm lấn, phù hợp với xu hướng phát triển của y học hiện đại và đáp ứng được nhu cầu điều trị của phần lớn bệnh nhân có bướu giáp thể nhân lành tính. Trên thế giới, sóng cao tần được Solbiati ứng dụng đốt hạch di căn trong ung thư tuyến giáp từ năm 1998. Năm 2002, tại Hàn Quốc, Jung Hwan Baek và cộng sự đã thực hiện ca đốt bướu giáp bằng sóng cao tần đầu tiên trên thế giới. Đến năm 2006, sóng cao tần được sử dụng rộng rãi trong điều trị bệnh lý tuyến giáp nói chung và bướu giáp thể nhân lành tính nói riêng. Các nghiên cứu đều cho thấy tính hiệu quả, tính an toàn và giá trị thẩm mỹ của kỹ thuật này trong điều trị bệnh lý tuyến giáp.
Tại Việt Nam, từ năm 2016, kỹ thuật đốt bướu giáp bằng sóng cao tần bắt đầu được triển khai tại một số bệnh viện tuyến cuối như Bệnh viện Bạch Mai, Bệnh viện Chợ Rẫy, Bệnh viện Y Dược TP Hồ Chí Minh. Hiện nay kỹ thuật này đã triển khai phổ biến tại nhiều bệnh viện trên toàn quốc.
1 Triệu chứng chẩn đoán và điều trị Bướu giáp nhân lành tính
1.1. Triệu chứng lâm sàng
– Cơ năng: ít có triệu chứng cơ năng. Khi nhân tuyến giáp tiến triển hoặc có kích thước lớn có thể gây ra một số triệu chứng cơ năng như:
+ Cảm giác vướng tức vùng cổ
+ Ho khan
+ Đau vùng cổ
+ Thay đổi về thẩm mỹ vùng cổ
– Thực thể: khi nhân tuyến giáp nhỏ (đường kính dưới 1cm) thường không phát hiện được khi khám lâm sàng. Khi nhân tuyến giáp lớn có thể xác định được nhân tuyến giáp và phân độ được bướu giáp theo Bảng phân loại của tổ chức y tế thế giới hoặc Bảng phân loại của Học viện quân y.
Bảng phân loại của Tổ chức y tế thế giới (C.C. Perez et al 1960):
| Độ | Đặc điểm | |
| 0 | Không có bướu giáp | |
| I | IA | Mỗi thùy tuyến giáp to hơn đốt 1 ngón 1 của bệnh nhân; bệnh nhân sờ nắn được |
| IB | Khi ngửa đầu ra sau tối đa, nhìn thấy tuyến giáp to, tuyến giáp sờ nắn được | |
| II | Tuyến giáp to, nhìn thấy khi đầu ở tư thế bình thường và ở gần | |
| III | Bướu giáp rất lớn, nhìn thấy từ xa, có thể làm biến dạng vùng cổ | |
Bảng phân loại của Học viện quân y:
| Độ | Đặc điểm |
| I | Sờ thấy khi bệnh nhân nuốt |
| II | Nhìn và sờ đều thấy rõ nhưng vòng cổ chưa thay đổi |
| III | Bướu lồi hẳn ra khỏi vòng cổ, chiếm một diện tích rộng trước cổ, xác định được kích thước |
| IV | Bướu to lấn quá xương ức, làm thay đổi đáng kể hình dáng vòng cổ |
| V | Bướu rất to, biến dạng hoàn toàn vùng cổ |
1.2. Triệu chứng cận lâm sàng
a. Xét nghiệm:
– Định lượng TSH huyết thanh có giá trị cao, kết hợp với hormon giáp tự do là xét nghiệm sàng lọc đầu tiên cần thực hiện. Kết quả cho trị số bình thường đối với bướu giáp đơn. Tuy nhiên tỷ lệ T3/T4 có thể tăng do sự iod hóa của thyroglobulin bị thương tổn.
b. Xạ hình giáp
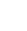
– Xạ hình tuyến giáp giúp phát hiện nhân nóng trong nhu mô tuyến giáp, từ đó có định hướng điều trị.
– Nhân nóng hầu như không có tổn thương ung thư, trong khi nhân lạnh hoặc nhân không xác định có nguy cơ ung thư 3 – 15%.
Hình ảnh: Xạ hình tuyến giáp
c. Siêu âm tuyến giáp
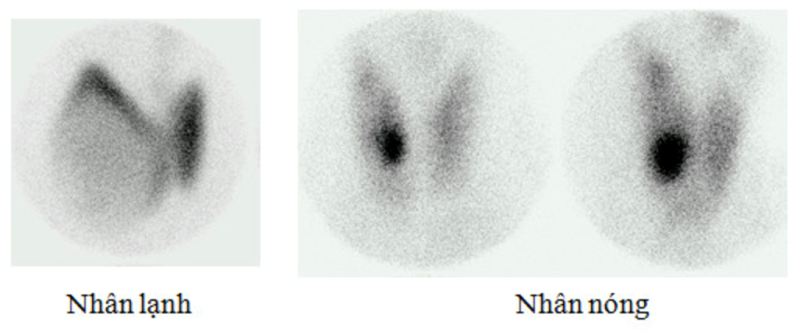
– Siêu âm tuyến giáp là thăm dò hữu ích trong đánh giá tuyến giáp, giúp đánh giá hình thái và độ lớn tuyến giáp. Có khoảng 30-50% người bệnh bướu giáp nhân, sờ tuyến giáp bình thường được siêu âm giáp phát hiện. Siêu âm cho biết số lượng, hình dạng nhân, đồng thời giúp hướng dẫn chọc hút bằng kim nhỏ để chẩn đoán tế bào học. Siêu âm giúp theo dõi sau điều trị.
Hình ảnh: đặc tính nhân giáp dưới siêu âm và nguy cơ ung thư
d. Xquang quy ước vùng cổ, ngực
– Chụp phim X quang quy ước vùng cổ và vùng trung thất trên nên thực hiện, có thể thấy hình ảnh chèn ép khí quản (nếu có).
e. CTScan, MRI
– Chụp cắt lớp vi tính, chụp cộng hưởng từ không dùng thường quy trong chẩn đoán bệnh tuyến giáp.
– Chỉ định trong trường hợp bướu giáp thòng, lạc chỗ trong ngực, hoặc nghi ngờ có chèn ép đường thở, hạch vùng cổ mà siêu âm không khảo sát được.
f. Chọc tế bào bằng kim nhỏ (FNA)
– Nhìn chung, hiện nay FNA là phương pháp hiệu quả nhất trong chẩn đoán bản chất của một nhân giáp. Trong thực tế lâm sàng, thực hiện FNA ngay dưới sờ khám trực tiếp khi phát hiện nhân giáp. FNA có ưu điểm trong xử trí nhân giáp vì nó mang lại thông tin trực tiếp hơn bất cứ kỹ thuật chẩn đoán nào khác. Phương pháp này an toàn, không đắt tiền và giúp chọn lọc bệnh nhân được phẫu thuật tốt hơn.
– Thực hiện FNA trên lâm sàng rất lệ thuộc vào kinh nghiệm của người chọc hút cũng như trình độ của chuyên gia giải phẫu bệnh. FNA nhân giáp dưới sờ khám trực tiếp có tỉ lệ âm tính giả có thể lên đến 11%, còn FNA dưới hướng dẫn siêu âm thì tỉ lệ âm tính giả khoảng 1% .
– Khi nào cần làm FNA nhân giáp:
- Những nhân giáp đường kích <5mm có đặc điểm siêu âm nguy cơ thấp: theo dõi mà không cần FNA
- Nhân 5 – 10mm có siêu âm nghi ngờ: nên làm FNA hoặc theo dõi sát diễn tiến phát triển bướu
- Cần thiết làm FNA nếu:
* Nhân giáp nghi ngờ hoặc tổn thương cạnh khí quản
* Hạch cổ nghi ngờ hoặc nhân giáp xâm lấn vỏ bao
* Nhân giáp ở BN có tiền sử gia đình bị ung thư giáp
- Nhân giáp có triệu chứng lâm sàng nghi ngờ (Vd: khàn tiếng…)
- Chỉ định FNA bắt buộc:
* Nhân ≥ 10mm, đặc điểm siêu âm nguy cơ cao
* Nhân ≥ 20mm, đặc điểm siêu âm nguy cơ trung bình
* Nhân ≥ 20mm và tăng kích thước nhanh hoặc tiền sử gia đình ung thư giáp hoặc đã từng mổ/đốt bướu giáp
– FNA không khuyến cáo cho nhân cường chức năng trên xạ hình giáp
– Kết quả FNA đã được phân loại như sau:
| DANH MỤC CHẨN ĐOÁN TẾ BÀO TUYẾN GIÁP THEO HỆ THỐNG BETHESDA 2018 | NGUY CƠ UNG THƯ
Trung vị ( dao động) |
| I. Không chẩn đoán hoặc bệnh phẩm không thoả đáng | 20% ( 9-32%) |
| II. Lành tính | 2,5% ( 1-10%) |
| III. TB không điển hình/tổn thương dạng nang có ý nghĩa không xác định(AUS/FLUS | 14% ( 6-48%) |
| IV. U tân sản dạng nang hoặc nghi ngờ u tân sản dạng nang (FN/SFN) | 25% ( 14-34%) |
| V. Nghi ngờ ác tính | 70% (53-97%) |
| VI. Ác tính | 99% (94-100%) |
g.Sinh thiết lõi (Core-Needle Biopsy):
- Sinh thiết lõi có độ chính xác cao hơn FNA. Một nghiên cứu hồi cứu 360 nhân giáp có kết quả FNA lần đầu không xác định, tỉ lệ không xác định khi làm lại sinh thiết lõi là 1.1% và FNA lần 2 là 40% (p<0.001). Một số nghiên cứu gần đây cho thấy sinh thiết lõi có thể phân biệt được nhân giáp lành tính và u dạng túi tuyến.
- Chỉ định: sinh thiết lõi dưới hướng dẫn siêu âm những nhân giáp dạng đặc mà kết quả FNA lặp lại không tương xứng (95%), tỷ lệ âm tính giả khoảng 5%, tỷ lệ dương tính giả khoảng 1%.
h. Nhân giáp được coi là lành tính theo KJR 2017 và ETA 2020:
+ Có kết quả lành tính qua ít nhất 2 lần chọc hút kim nhỏ dưới hướng dẫn siêu âm hoặc sinh thiết kim lõi.
+ Nhân giáp trên siêu âm với các đặc điểm lành tính cao + 1 lần chọc hút kim nhỏ dưới hướng dẫn siêu âm (US-FNA) hoặc sinh thiết kim lõi dưới hướng dẫn siêu âm ( US-CNB) lành tính
+ Có kết quả lành tính ít nhất 1 lần chọc hút kim nhỏ dưới hướng dẫn siêu âm (US-FNA) + 1 lần sinh thiết lõi ( US-CNB) dưới hướng dẫn siêu âm
1.3. Các phương pháp điều trị.
Các phương pháp điều trị bướu giáp thể nhân lành tính có thể được chia làm hai nhóm như sau:
– Các phương pháp điều trị kinh điển: phẫu thuật, liệu pháp ức chế TSH bằng levothyroxine, iod phóng xạ.
– Các kỹ thuật điều trị ít xâm lấn: tiêm cồn, đốt u bằng sóng cao tần (còn gọi là sóng có tần số radio: RFA – radiofrequency ablation), đốt u bằng laser, đốt u bằng vi sóng (MWA – microwave ablation).
1.3.1. Các phương pháp điều trị kinh điển
– Liệu pháp ức chế TSH: đối với bướu giáp thể nhân, liều levothyroxin trung bình là 50 – 100mcg/ngày. Hormon tuyến giáp là loại hormon làm tăng chuyển hóa do vậy khi điều trị bệnh nhân thường có biểu hiện nóng bức, bồn chồn, khó chịu, hồi hộp trống ngực. Có thể khắc phục tình trạng này bằng cách giảm liều lượng hoặc dùng liều nhỏ tăng dần. Cũng có thể dùng cách uống cách quãng: 1 ngày uống/1 ngày nghỉ, hoặc cho uống liên tục một số ngày trong tuần xen kẽ với thời gian nghỉ 1 – 2 ngày.Tuy nhiên phương pháp này hiệu quả không cao, nhiều tác dụng phụ cho nên nhiều khuyến cáo không sử dụng phương pháp này.
– Điều trị bằng iod phóng xạ: thường chỉ định cho bướu giáp lan tỏa, ít áp dụng cho bướu giáp thể nhân. Thống kê cho thấy, Iod phóng xạ làm giảm kích thước bướu khoảng 50% trong đa số bệnh nhân. Liều I131 thường dùng trong dải 5 mCi – 15 mCi. Sau điều trị iod phóng xạ, bệnh nhân cần hạn chế tiếp xúc với trẻ em và phụ nữ có thai trong vài ngày đầu để tránh truyền phóng xạ tồn dư và phơi nhiễm quá nhiều với bức xạ từ tuyến giáp. Các biến chứng có thể gặp khi điều trị bằng iod phóng xạ bao gồm:
+ Viêm tuyến giáp do phóng xạ trong 1 – 2 tuần đầu.
+ Nhược giáp: phụ thuộc vào liều lượng, thường gặp 10% – 20% trong năm đầu tiên và 5% mỗi năm sau đó.
– Phẫu thuật: điều trị ngoại khoa bướu giáp thể nhân lành tính gồm 3 phương pháp: mổ mở, mổ nội soi hoặc mổ bằng robot.
+ Phẫu thuật tuyến giáp với đường mổ kinh điển trên hõm ức 1cm (đường Kocher), tách cân cơ ức móng và cân cơ ức giáp 2 bên để vào tuyến giáp (đường giữa) đã được thực hiện rộng rãi tại các bệnh viện và trung tâm y tế lớn trong nước và ngoài nước.
+ Phẫu thuật nội soi tuyến giáp được Hüscher thực hiện lần đầu tiên vào năm 1996. Sau đó, phương pháp này được ứng dụng và phát triển mạnh mẽ trên toàn thế giới. Hiện nay, phẫu thuật nội soi tuyến giáp cũng là một kỹ thuật được thực hiện thường quy tại Bệnh viện Trung ương quân đội 108, Bệnh viện nội tiết trung ương, Bệnh viện Chợ Rẫy và cũng đã triển khai thành công tại bệnh viện Quân y 17.
+ Phẫu thuật bằng Robot: sử dụng robot thực hiện các thao tác phẫu thuật của mổ mở kinh điển hoặc mổ nội soi. Phẫu thuật này được thực hiện chủ yếu ở Hàn Quốc, Châu Âu và Mỹ. Tại Việt Nam, kỹ thuật này chưa được triển khai.
Phẫu thuật là phương pháp điều trị triệt để và hiệu quả nhất. Tuy nhiên, tất cả các kỹ thuật phẫu thuật điều trị bướu giáp nói chung đều có những nguy cơ tai biến, biến chứng và đều để lại sẹo trên cơ thể bệnh nhân.
1.3.2. Các kỹ thuật điều trị ít xâm lấn
– Tiêm cồn: là biện pháp điều trị đơn giản, ít tốn kém tuy nhiên hiệu quả điều trị thấp, nguy cơ nhiễm khuẩn cao.
– Đốt bướu giáp bằng laser: được áp dụng trong điều trị bướu giáp từ năm 2000. Đây là phương pháp điều trị mới, an toàn, thời gian điều trị ngắn, hiệu quả làm giảm kích thước bướu 46% sau thời gian 6 tháng. Tỷ lệ tai biến – biến chứng khi thực hiện kỹ thuật này là 0,9% trong đó khoảng 0,5% bệnh nhân có liệt dây thanh (cả tạm thời và vĩnh viễn); 0,4% bỏng da và đau tại vị trí đặt kim.
– Đốt bướu giáp bằng vi sóng: là một trong những kỹ thuật xâm lấn tối thiểu, với đường rạch da khoảng 2mm để đưa ăng-ten vi sóng vào trung tâm của nhân tuyến giáp. Năng lượng vi sóng sẽ phá hủy nhân, tuy nhiên các cấu trúc lành cũng có thể bị tổn thương khi thời gian phát vi sóng lâu.
2. Kỹ thuật đốt nhân giáp bằng sóng cao tần – RFA
Điều trị bướu giáp thể nhân lành tính bằng sóng cao tần nhằm làm giảm các triệu chứng, bảo đảm tính thẩm mỹ trong điều trị, bảo tồn tối đa mô giáp lành để duy trì chức năng tuyến giáp với hiệu quả cao hơn các phương pháp điều trị nội khoa và tai biến – biến chứng ít hơn các phương pháp phẫu thuật.
2.1. Chỉ định điều trị
– Bướu giáp thể nhân lành tính gây triệu chứng trên lâm sàng: chèn ép thần kinh,thực quản, khí quản, thẩm mỹ …
– Bướu nhân tuyến giáp tự trị (nhân độc tuyến giáp- AFTN)
– Ung thư tuyến giáp di căn hạch sau phẫu thuật.
– Điều trị giảm nhẹ K giáp tái phát ( BN từ chối PT/ Không có khả năng PT)
– Ung thư tuyến giáp thể nhú kích thước <1cm nguy cơ thấp (low risk PTMC): ( BN từ chối PT/ Không có khả năng PT)
2.2. Chống chỉ định
2.2.1. Chống chỉ định tuyệt đối
– Ung thư tuyến giáp chưa được phẫu thuật
– Đang có nhiễm khuẩn vùng cổ
– Dị ứng với thuốc tê
– Có bệnh lý toàn thân nặng, tiến triển
– Bệnh nhân không đồng ý điều trị
2.2.2. Chống chỉ định tương đối
– Nhân tuyến giáp sát vùng thần kinh quặt ngược/Liệt dây thanh đối bên
– FNA chưa xác định được bản chất tổn thương
– FNA lành tính nhưng hình ảnh siêu âm có những dấu hiệu nghi ngờ ác tính: vi vôi hóa, tăng sinh mạch trung tâm, xâm lấn xung quanh…
2.3. Tiến hành kỹ thuật:
2.3.1. Tư thế bệnh nhân
– Bệnh nhân nằm ngửa, cô hơi ngửa (kê gối mỏng dưới vai) để bộc lộ tổn thương rõ nhất.
2.3.2. Các bước kỹ thuật
– Bước 1: kiểm tra, xác định vị trí tổn thương bằng lâm sàng và siêu âm tuyến giáp. Đánh dấu vị trí đường vào tổn thương trên da.
– Bước 2: sát trùng, trải săng, gây tê tại chỗ vị trí chọc kim đốt bằng lidocain 1%.
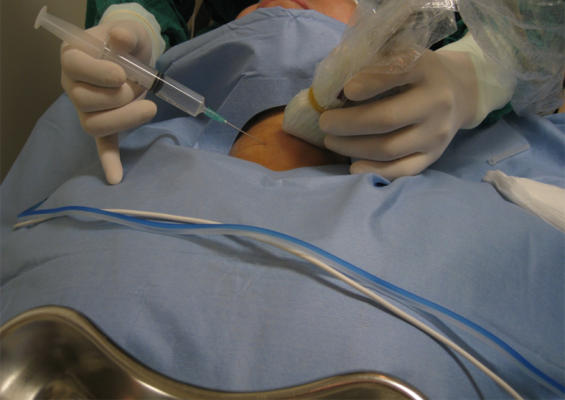
– Bước 3: Chọc kim đốt qua da, đưa đầu đốt vào tổn thương, tiến hành đốt nhân tuyến giáp. Có hai kỹ thuật được sử dụng trong đốt nhân tuyến giáp:
+ Kỹ thuật xuyên eo giáp
+ Kỹ thuật đốt di chuyển
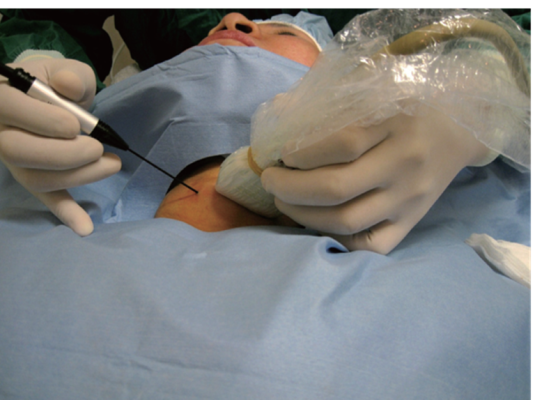
– Bước 4: Kết thúc thủ thuật.
2.4. Theo dõi sau tiến hành kỹ thuật:
2.4.1. Theo dõi gần: ngay sau tiến hành kỹ thuật đến khi cho bệnh nhân xuất viện.
– Tình trạng toàn thân:
+ Các chỉ số về huyết động (mạch, huyết áp)
+ Chỉ số về hô hấp (tần số thở, kiểu thở).
+ Mức độ đau của bệnh nhân: đánh giá theo thang điểm VAS
– Tình trạng tại chỗ
+ Tình trạng da vùng can thiệp: sưng, nề, đỏ, rát…
+ Tình trạng chảy máu và tụ máu tại vùng can thiệp
2.4.2. Theo dõi xa: đánh giá tại các thời điểm 1 tháng, 3 tháng, 6 tháng 12 tháng và định kỳ hàng năm sau mổ trong 5 năm liên tiếp.
– Chức năng tuyến giáp: đánh giá qua chỉ số xét nghiệm TSH, FT4
– Hình thái tuyến giáp:
+ Siêu âm tuyến giáp: đánh giá tình trạng giảm kích thước của nhân tuyến giáp, tình trạng biến đổi về tính chất nhân (tăng âm, giảm âm, hỗn hợp âm).
+ Mức độ thay đổi về kích thước trên lâm sàng: căn cứ theo bảng phân loại của Học viện quân y (hoặc Tổ chức y tế thế giới) và bảng đánh giá về tiêu chí thẩm mỹ trong bướu giáp:
2.5. Biến chứng và xử trí
2.5.1. Biến chứng sớm, tác dụng phụ và xử trí.
– Thay đổi giọng nói: là biến chứng do tổn thương thần kinh quặt ngược. Đây có thể là tổn thương vĩnh viễn hoặc tổn thương tạm thời. Khi đã xảy ra biến chứng, cần theo dõi và điều trị nội khoa bằng các thuốc: chống viêm, giảm phù nề, tăng dẫn truyền thần kinh, tăng tái tạo bao myelin.
– Chảy máu và tụ máu: biểu hiện tím bầm, đỏ, căng nề vùng can thiệp. Có thể kiểm soát tai biến này bằng băng ép vùng cổ trong vài phút. Để hạn chế tai biến này cần chú ý kiểm tra chức năng đông chảy máu trước can thiệp, tránh các mạch máu dưới da khi đưa kim qua da, tránh các mạch máu quanh tuyến giáp khi đưa kim vào tuyến giáp (quan sát dưới siêu âm). Sau khi kiểm soát được chảy máu, tiếp tục điều trị bằng kháng sinh, chống viêm. Thông thường, tụ máu sẽ hết trong khoảng 1- 2 tuần. Với các trường hợp chảy máu lớn gây ảnh hưởng đến hô hấp, xem xét chỉ định can thiệp ngoại khoa cầm máu.
– Bỏng da: thường gặp ở vị trí đâm kim đốt. Với những trường hợp nhẹ, không cần điều trị gì; với trường hợp bỏng nặng (thay đổi màu sắc da nhiều) có thể điều trị bằng các thuốc bỏng (đắp gạc vaselin, thuốc bôi bỏng…)
– Vỡ bướu: biểu hiện lâm sàng là sưng nề vùng cổ đột ngột, đau nhiều vùng cổ sau can thiệp. Biến chứng này có thể xử trí bằng kháng sinh, chống viêm, giảm đau.
– Tổn thương thực quản, khí quản: là biến chứng ít gặp, để hạn chế biến chứng này cần chú ý chừa lại phần tổ chức bướu sát với thực quản, khí quản. Nếu xảy ra tai biến, tùy mức độ tổn thương có thể điều trị bảo tổn hoặc can thiệp phẫu thuật khâu lỗ thủng.
2.5.2. Biến chứng muộn và xử trí.
– Nhược giáp: nguyên nhân thường do tổn thương cả phần bướu lành hoặc do viêm tuyến giáp phản ứng. Nhược giáp thường ít có biểu hiện lâm sàng, các triệu chứng nhược giáp thường chỉ xuất hiện với những trường hợp thiếu hormon tuyến giáp nặng và kéo dài (không gặp do bệnh nhân được tái khám tại thời điểm 1 tháng). Xét nghiệm: TSH tăng, FT4 giảm. Xử trí: bù hormon tuyến giáp theo mức độ thiếu hụt của bệnh nhân./
Nguồn bài viết: Bs CKII Trần Đình Bang – Chủ nhiệm Khoa Ngoại Chung – BVQY 17