VIÊM RUỘT MẠN TÍNH LÀ GÌ ?
Theo Tổ chức Tiêu hóa Thế giới: “Bệnh viêm ruột mạn tính (IBD – Inflammatory bowel disease) là nhóm các bệnh viêm ruột mạn tính vô căn, hai bệnh chính đó là bệnh Crohn (CD) và Viêm loét đại tràng (UC)”. Cơ chế bệnh sinh của bệnh viêm ruột mạn tính chưa được biết rõ. Các yếu tố di truyền và môi trường như hệ vi sinh vật đường ruột bị biến đổi, tăng tính thấm của ruột đóng vai trò quan trọng trong cơ chế bệnh sinh của bệnh .
NGUYÊN NHÂN VIÊM RUỘT MẠN TÍNH
Các yếu tố môi trường được cho là có tác động đến sự phát triển của bệnh thường thấy là hút thuốc lá, sử dụng kháng viêm NSAIDs, sử dụng thuốc ức chế miễn dịch hoặc hormone thay thế.
Hút thuốc lá làm tăng nguy cơ bệnh Crohn và tăng biến chứng chít hẹp, rò, nhu cầu cần phẫu thuật. Chế độ ăn nhiều chất xơ và trái cây làm giảm nguy cơ bệnh Crohn, ăn nhiều chất béo động vật hoặc acid béo không bão hòa làm tăng nguy cơ bệnh Crohn. Giảm vitamin D thường gặp trong bệnh Crohn.
TRIỆU CHỨNG LÂM SÀNG
Viêm loét đại tràng có triệu chứng thường gặp là tiêu máu. Ngoài ra bệnh nhân có thể sốt nhẹ, mót rặn, đi ngoài vào ban đêm, sụt cân, đau quặn bụng. Các tổn thương trong viêm loét đại tràng thường liên tục, loét nông và lan từ trực tràng lên.
Bệnh Crohn có triệu chứng thường gặp là tiêu chảy kéo dài trên 6 tuần, tiêu chảy liên tục có trường hợp trên 20 lần/ngày gây sụt cân. Một số triệu chứng khác thường gặp là đau bụng với tính chất thay đổi, sụt cân, sốt nhẹ. Vị trí tổn thương thường gặp trong bệnh Crohn không liên tục: 75 % ở hồi tràng (đoạn cuối ruột non), 30 – 40% ruột non đơn độc, 15 – 25% chỉ ở đại tràng, 40 – 55% phân bố cả ở ruột non và đại tràng. Có tới 40% bệnh nhân Crohn có biểu hiện quanh hậu môn như nếp da thừa, sa búi trĩ, rò hậu môn. 35% có thể rò giữa đường tiêu hóa với các tạng trong cơ thể (rò bàng quang, âm đạo) hoặc rò ra da, ổ bụng, khoang sau phúc mạc.(3)

CHẾ ĐỘ ĂN UỐNG TÁC ĐỘNG ĐẾN BỆNH IBD NHƯ THẾ NÀO ?
“Chế độ ăn kiêng” có gây ra bệnh Crohn hoặc viêm loét đại tràng không ?
Mặc dù chế độ ăn uống có thể đóng một số vai trò trong việc phát triển bệnh, nhưng chỉ riêng chế độ ăn kiêng không gây ra bệnh IBD.
Ví dụ, có một số nghiên cứu cho thấy rằng những người có chế độ ăn nhiều trái cây, rau và chất xơ có thể có nguy cơ mắc bệnh thấp hơn , trong khi những người ăn nhiều chất béo bão hòa, thịt đỏ hoặc mỡ động vật và thực phẩm chế biến sẵn có thể làm tăng nguy cơ phát triển bệnh.
Thực phẩm nào có thể gây bùng phát viêm ruột mạn tính ?
Đợt bùng phát của bệnh xảy ra khi các triệu chứng tiến triển do tình trạng viêm hoạt động ở ruột. Tuy nhiên, đôi khi người bị viêm loét đại tràng hoặc bệnh Crohn có thể xuất hiện các triệu chứng (tiêu chảy, đầy hơi) mà không nhất thiết phải bị viêm và điều này có thể liên quan đến nhiều vấn đề bao gồm nhạy cảm với từng loại thực phẩm, hội chứng ruột kích thích, nhiễm trùng vv.vv.
Trong khi các nhà nghiên cứu đang nỗ lực tìm hiểu thêm về các loại thực phẩm khác nhau, chẳng hạn như những thực phẩm được chế biến sẵn (khoai tây chiên, nước ngọt, kẹo) hoặc có thêm đường, các chất phụ gia khác, có thể góp phần gây ra tình trạng viêm ruột, hiện tại không có bằng chứng trực tiếp nào cho thấy các loại thực phẩm cụ thể gây ra tình trạng viêm ruột ở IBD.
Chế độ ăn uống ở bệnh nhân IBD có làm tăng nguy cơ mắc ung thư đại trực tràng không ?
Bệnh nhân có thể có nguy cơ phát triển polyp đại tràng và ung thư cao hơn. Những người có nguy cơ cao bao gồm những bệnh nhân mắc bệnh lâu năm (khoảng 8–10 năm) với tình trạng viêm hơn 1/3 đại tràng hoặc viêm đại tràng kéo dài không kiểm soát được bệnh, hoặc những người có tiền sử gia đình mắc bệnh ung thư đại trực tràng.
Có một số nghiên cứu đã chứng minh mối liên hệ giữa chế độ ăn nhiều thịt đỏ (thịt bò, thịt lợn, thịt cừu), thịt chế biến sẵn (xúc xích, thịt xông khói) hoặc thực phẩm chế biến sẵn với việc tăng nguy cơ ung thư đại trực tràng.
SUY DINH DƯỠNG Ở BỆNH NHÂN MẮC IBD
Hậu quả của suy dinh dưỡng ở bệnh nhân mắc IBD:
Suy dinh dưỡng ở bệnh nhân mắc bệnh có thể dẫn đến giảm cân, chậm tăng trưởng ở trẻ em, bệnh về xương và/hoặc thiếu hụt vitamin.
Giảm cân và giảm khối lượng cơ: Bệnh nhân bị mất từ 5 đến 10 % khối lượng cơ thường không có di chứng lâm sàng. Tuy nhiên, việc mất khối lượng cơ vượt quá ngưỡng này có liên quan đến việc tăng tỷ lệ mắc bệnh (ví dụ, vết thương khó lành và tỷ lệ nhiễm trùng sau phẫu thuật cao hơn)
Bệnh xương: Khối lượng xương thấp thường gặp ở bệnh nhân mắc IBD và nguyên nhân là do nhiều yếu tố. Các yếu tố nguy cơ bao gồm sử dụng glucocorticoid, hoạt động viêm, sự kém hấp thu đường tiêu hóa
Thiếu hụt vitamin và khoáng chất
Làm thế nào để tránh suy dinh dưỡng ở bệnh nhân mắc viêm ruột mạn tính ?
Duy trì chế độ dinh dưỡng lành mạnh.
Kiểm tra tình trạng thiếu hụt vitamin và khoáng chất ngay cả khi bạn không có triệu chứng suy dinh dưỡng.
Tránh các thực phẩm làm trầm trọng thêm các triệu chứng của bạn .
BỔ SUNG VITAMIN VÀ KHOÁNG CHẤT
 CANXI
CANXI
Canxi được khuyến khích cho tất cả bệnh nhân IBD, đặc biệt cần thiết nếu bạn
đang dùng corticosteroid hoặc đang bị loãng xương. Canxi có hiệu quả nhất khi dùng cùng với vitamin D.
Thực phẩm có thể cân nhắc:
- Bông cải xanh
- Cá hồi
- Tôm
- Thực phẩm chức năng tăng cường canxi
 ACID FOLIC
ACID FOLIC
Một số loại thuốc mà bác sĩ có thể kê đơn để điều trị IBD, bao gồm sulfasalazine và methotrexate, có thể cản trở sự hấp thu axit folic. Các bác sĩ thường khuyên phụ nữ mang thai, kể cả phụ nữ mắc bệnh IBD nên bổ sung axit folic để ngăn ngừa dị tật bẩm sinh.
Theo khuyến cáo của ESPEN về dinh dưỡng ở bệnh nhân IBD, bệnh nhân IBD được điều trị bằng sulphasalazine và methotrexate nên được bổ sung dự phòng với vitamin B9/axit folic. [11]
Thực phẩm có thể căn nhắc:
- Gan bò
- Cơm
- Nước cam
- Lúa mì
- Bơ
 SẮT
SẮT
Sắt là một thành phần của huyết sắc tố, được tìm thấy trong các tế bào hồng cầu và mang oxy đi khắp cơ thể bạn. Thiếu sắt có thể dẫn đến thiếu máu và là biến chứng nghiêm trọng của IBD.
Viêm và mất máu do loét đường ruột đều có thể khiến bạn bị thiếu sắt. Thực phẩm giàu chất sắt nên kết hợp với thực phẩm giàu vitamin C để tăng cường hấp thu. Thực phẩm giàu vitamin C bao gồm ớt chuông, bông cải xanh, quả mọng, cam quýt và cà chua.
Điều quan trọng là phải kiểm tra nồng độ sắt trước khi dùng thuốc bổ sung vì lượng sắt dư thừa có thể gây độc cho gan.
Theo khuyến cáo của ESPEN về dinh dưỡng ở bệnh nhân IBD,
- Việc bổ sung sắt nên được khuyến nghị cho tất cả bệnh nhân mắc IBD có thiếu sắt gây thiếu máu. Mục tiêu của việc bổ sung sắt là để điều chỉnh thiếu máu và ổn định lượng sắt trong cơ thể. [7]
- Sắt đường uống nên được xem xét là phương pháp điều trị hàng đầu cho bệnh nhân có thiếu sắt hoặc bị thiếu máu nhẹ, những người bệnh đang ở giai đoạn không hoạt động lâm sàng.[8]
- Sắt tiêm tĩnh mạch nên được xem xét là phương pháp điều trị hàng đầu cho bệnh nhân mắc bệnh viêm đường ruột (IBD) đang ở giai đoạn hoạt động lâm sàng hoặc không dung nạp được sắt uống hoặc có hàm lượng hemoglobin dưới 100 g/L và bệnh nhân cần thuốc kích thích tạo hồng cầu. [9]
 VITAMIN D
VITAMIN D
Theo khuyến cáo của ESPEN 2023 về dinh dưỡng ở bệnh nhân IBD, bệnh nhân mắc IBD (người lớn và trẻ em) trong giai đoạn bệnh hoạt động, đang điều trị bằng corticosteroids hoặc nghi ngờ thiếu vitamin D, nên được theo dõi về vitamin D trong huyết thanh, và nếu cần thiết, nên bổ sung canxi/vitamin D để phòng tránh mật độ khoáng chất xương thấp. Tình trạng giảm mật độ xương (osteopenia) và loãng xương (osteoporosis) nên được quản lý theo hướng dẫn về loãng xương hiện hành.
Vitamin D, giúp cơ thể hấp thụ canxi, được khuyên dùng cho tất cả bệnh nhân mắc IBD vì nó có thể giúp kiểm soát tình trạng viêm ruột. Một số nghiên cứu thậm chí còn cho thấy IBD ít hoạt động hơn ở những người có đủ lượng vitamin D.
Vitamin này có hiệu quả nhất khi dùng cùng với canxi. Điều này đặc biệt quan trọng đối với những người bị thiếu canxi, bị loãng xương hoặc loãng xương hoặc những người đang dùng corticosteroid.
Thực phẩm có thể căn nhắc:
- Cá hồi
- Cá ngừ
- Nước cam
- Sữa
- Lòng đỏ trứng
- Sữa chua
- Tăng cường Ngũ cốc
LIỆU PHÁP HỖ TRỢ DINH DƯỠNG
Theo khuyến cáo của ESPEN 2023 về dinh dưỡng ở bệnh nhân IBD, nếu việc cung cấp thức ăn qua đường miệng không đủ thì dinh dưỡng đường ruột có thể được xem xét như một liệu pháp hỗ trợ.
Dinh dưỡng đường ruột (EN – enteral nutrition) bằng công thức hoặc chất lỏng thường được ưu tiên hơn dinh dưỡng tĩnh mạch (PN) trừ khi có chống chỉ định tuyệt đối.
Dinh dưỡng qua đường ruột (EN) thường được thực hiện dưới dạng công thức giàu chất dinh dưỡng, có thể bổ sung lượng calo nạp vào hoặc đóng vai trò là nguồn dinh dưỡng chính của bạn.
Hầu hết các chất lỏng qua đường ruột đều chứa tất cả các protein, carbohydrate, chất béo, khoáng chất và vitamin cần thiết để duy trì hoạt động của bạn, ngay cả khi bạn không ăn gì cả. Dinh dưỡng qua đường ruột cũng giúp bảo vệ hoặc cải thiện khả năng hấp thụ chất dinh dưỡng của ruột non.
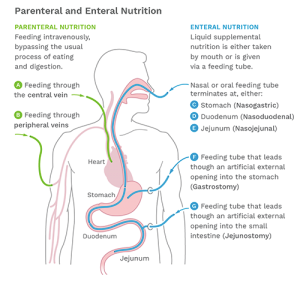
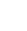
Các loại ống thông dụng :
- Sone mũi dạ dày (ống NG
- Sonde mũi tá tràng (ống ND) hoặc
- Sonde hỗng tràng (ống NJ)
- Sonde dạ dày (ống G) hoặc sondehỗng tràng (ống J) được đưa trực tiếp
- vào dạ dày hoặc ruột của bạn thông qua một vết mổ trên da.
Tùy thuộc vào mức độ nghiêm trọng của bệnh hoặc các triệu chứng của bệnh, bác sĩ sẽ có những lựa chọn về lượng sữa công thức bạn có thể cần tiêu thụ để giữ sức khỏe.
Dinh dưỡng tĩnh mạch (PN) cung cấp các chất dinh dưỡng và calo cần thiết trực tiếp vào máu của bạn thông qua một ống tiêm tĩnh mạch đưa trực tiếp vào tĩnh mạch lớn ở ngực, cánh tay hoặc cổ.
Theo khuyến cáo của ESPEN 2023 về dinh dưỡng ở bệnh nhân IBD, dinh dưỡng tĩnh mạch (PN) nên được thực hiện trong IBD khi dinh dưỡng qua đường miệng (ONS) hoặc dinh dưỡng đường ruột (EN) không thể thực hiện (ví dụ: khi hệ tiêu hóa không hoạt động hoặc ở bệnh nhân CD có ruột ngắn), khi có tắc nghẽn ruột mà không thể đặt ống dẫn thức ăn qua tắc nghẽn hoặc đã thất bại trong việc này, hoặc khi xảy ra biến chứng khác như rò miệng nối hay rò ống tiêu hóa.
Dinh dưỡng tĩnh mạch (PN)
CÁC ĐIỂM MỚI TRONG DINH DƯỠNG Ở BỆNH NHÂN VIÊM RUỘT MẠN TÍNH:
Men vi sinh (Probiotics):
Viêm loét đại tràng (UC): Đối với bệnh nhân mắc UC, các loại probiotics đã chọn hoặc các sản phẩm chứa probiotics có thể được sử dụng thay thế cho liệu pháp tiêu chuẩn 5-aminosalicylic acid (5-ASA) nếu 5-ASA không được chấp nhận trong điều trị bệnh giai đoạn hoạt động nhẹ hoặc trung bình.
Prebiotics
Prebiotics là các hợp chất carbohydrate có khả năng lên men với nhiều cấu trúc hóa học khác nhau. Giả thuyết về khả năng sử dụng prebiotics trong liệu pháp IBD giả định rằng việc bổ sung với các chất xơ, bao gồm các carbohydrate lên men, nhằm thúc đẩy vi khuẩn và/hoặc sản xuất các chất chuyển hóa bởi vi khuẩn cụ thể từ đó gây ra tác động có lợi cho cơ thể. Dữ liệu về việc sử dụng prebiotics ở bệnh nhân mắc IBD rất hạn chế. Hầu hết prebiotics được sử dụng trong các nghiên cứu trên bệnh nhân mắc IBD là các nhóm oligosaccharide và inulin. [25]
Liệu pháp prebiotic không nên được khuyến nghị để điều trị trong bệnh Crohn và viêm loét đại tràng, cả trong bệnh đang hoạt động lẫn để duy trì tình trạng hồi phục.
TÀI LIỆU THAM KHẢO
- Ananthakrishnan AN, Khalili H, Konijeti GG, et al. A prospective study of long-term intake of dietary fiber and risk of Crohn’s disease and ulcerative colitis. Gastroenterology. 2013;145(5):970-7.
- Lee D, Aldenberg L, Compher C, et al. Diet in the pathogenesis and treatment of inflammatory bowel diseases. Gastroenterology. 2013;148(6):1087-106.
- Farvid MS, Sidahmed E, Spence ND, Mante Angua K, Rosner BA, Barnett JB. Consumption of red meat and processed meat and cancer incidence: A systematic review and meta-analysis of prospective studies. Eur J Epidemiol. 2021;36(9):937-951. doi:10.1007/s10654-021-00741-9.
- Diet and Nutrition, Crohns colitis foundation https://www.crohnscolitisfoundation.org/diet-and-nutrition/diet-and-nutrition-support
- World Gastroenterology Organisation Global Guidelines Inflammatory Bowel Disease, World Gastroenterology Organisation Global. https://www.worldgastroenterology.org/guidelines/inflammatory-bowel-disease-ibd/inflammatory-bowel-disease-ibd-english
Stephan C. Bischoff a et al. (2023) Espen guideline on clinical nutrition in inflammatory bowel disease, Clinical Nutrition. https://www.sciencedirect.com/science/article/pii/S0261561422004289#sec1
Tác giả :Ths – Bs CK1 Lại Thanh Thùy, Bs Nguyễn Văn Kiệt, Bệnh viện Quân y 17 – CHC – QK5