I. GIỚI THIỆU
Tràn khí màng phổi tự phát (TKMPTP) là tình trạng khí xuất hiện đột ngột trong khoang màng phổi. Nguyên nhân gây ra tình trạng TKMPTP rất đa dạng và phong phú, có thể được phân loại là nguyên phát hoặc thứ phát. TKMPTP nguyên phát xảy ra khi bệnh nhân không phát hiện tiền sử bệnh lý phổi trước đó, thường do vỡ kén khí bẩm sinh, trong khi TKMPTP thứ phát có liên quan đến tiền sử tổn thương phổi do các bệnh lý mạn tính. Bệnh nhân có thể có nhiều triệu chứng khác nhau, nổi bật là khó thở đột ngột và nhịp tim nhanh. Một trong những biến chứng nguy hiểm nhất của TKMPTP là tràn khí màng phổi áp lực. Chẩn đoán TKMPTP dựa trên các triệu chứng lâm sàng và có thể chẩn đoán xác định bằng chẩn đoán hình ảnh. Thái độ xử trí TKMPTP phụ thuộc vào nhiều yếu tố như tình trạng sinh hiệu của bệnh nhân, mức độ tràn khí màng phổi, tràn khí màng phổi lần đầu hay tái phát và nguyên nhân TKMPTP (nguyên phát hay thứ phát).[1] [2] Dưới đây là một case lâm sàng bệnh nhân TKMPTP nguyên phát mức độ nặng do vỡ kén khí phổi phải được chẩn đoán, cấp cứu và điều trị thành công tại khoa Ngoại chung, Bệnh viện Quân Y 17.
II.CASE LÂM SÀNG
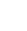
Bệnh nhân Nguyễn Xuân Th., 49 tuổi, tiền sử hút thuốc nhiều năm nay, không ghi nhận tình trạng bệnh lý mạn tính của phổi trước đây, vào khoa Ngoại chung, Bệnh viện Quân y 17 điều trị vì đau ngực phải đột ngột, khó thở nhiều, cảm giác tức nặng ngực phải, ho khan. Sau khi thăm khám lâm sàng, chụp Xquang ngực thẳng, bệnh nhân được chẩn đoán: Tràn khí màng phổi tự phát nguyên phát bên phải mức độ nặng theo dõi do vỡ kén khí phổi phải.
Hình ảnh X Quang ngực của bệnh nhân lúc nhập viện
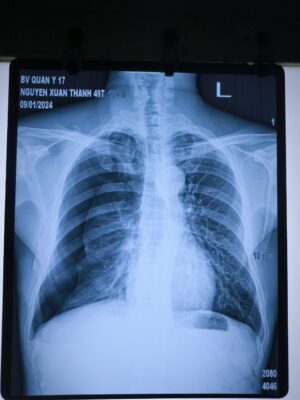
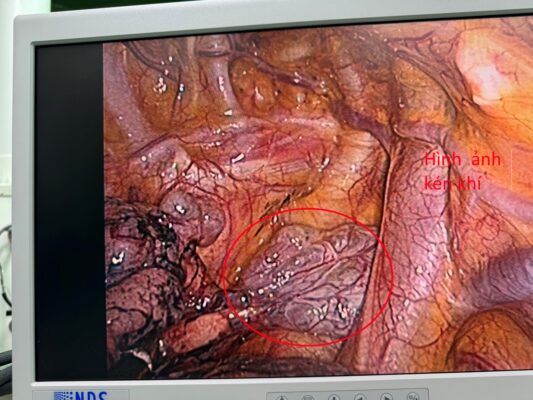
Bệnh nhân được tiến hành phẫu thuật cấp cứu dẫn lưu màng phổi phải tối thiểu. Sau dẫn lưu sinh hiệu ổn định, theo dõi không xuất hiện tràn khí thêm. Sau 03 ngày tiến hành kẹp ống dẫn lưu phát hiện tràn khí trở lại. Các bác sĩ khoa Ngoại chung nhận định đây là trường hợp TKMPTP nguyên phát mức độ nặng, điều trị bảo tồn không kết quả, quyết định phẫu thuật nội soi lồng ngực giải quyết triệt để nguyên nhân. Phẫu thuật quan sát thấy có tổn thương kén khí vùng đỉnh phổi phải, nhu mô phổi còn lại bình thường, tiến hành cắt kén khí, khâu tổn thương, đặt dẫn lưu màng phổi phải. Theo dõi sau 03 ngày tiến hành kẹp ống dẫn lưu, thấy phổi nở tốt, không có tràn khí tái phát, rút ống dẫn lưu. Theo dõi bệnh nhân sau rút ống ổn định, cho ra viện.
Hình ảnh kén khí thấy được khi thực hiện phẫu thuật
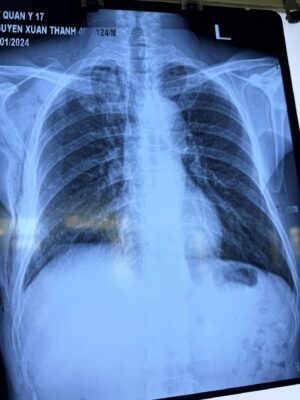
Hình ảnh Xquang ngực sau mổ cho thấy phổi nở tốt, hết tràn khí
III. BÀN LUẬN
TKMPTP nói chung và TKMPTP nguyên phát nói riêng là một cấp cứu ngoại khoa, cần được chẩn đoán kịp thời và có thái độ xử trí đúng, nếu không sẽ gây nguy hiểm đến tính mạng bệnh nhân.
Nguyên nhân của TKMPTP nguyên phát thường do vỡ kén khí ở phổi, khi các bóng khí vỡ vào khoang màng phổi, gây nên tình trạng tràn khí màng phổi ở các mức độ khác nhau. Trong khi đó, TKMPTP thứ phát thường liên quan đến tiền sử bệnh lý phổi như: Bệnh phổi tắc nghẽn mạn tính; hen phế quản; viêm phổi; áp xe phổi; lao; ung thư phổi, bệnh phổi kẽ; bệnh lý mô liên kết;… TKMPTP thường xảy ra ở người lớn và thường gặp ở nam giới. Bệnh thường gặp ở những người tiền sử hút thuốc và thân hình cao, gầy.[3] [4]
TKMPTP là một quá trình gây ra bới nhiều yếu tố và có liên quan đến sự gia tăng áp lực trong phổi và các khiếm khuyết ở màng phổi tạng. Tăng áp lực phế nang cấp tính vượt quá áp lực kẽ phế nang có thể dẫn đến vỡ phế nang và rò khí màng phổi. Hơn nữa, các điểm yếu của màng phổi tạng do xuất huyết dưới màng phổi, kén khí, hoại tử phổi và các bất thường mô liên kết khác có thể khiến phế nang bị vỡ ở cả hai loại TKMPTP. Tuy vậy, cơ chế chính xác vẫn cần được nghiên cứu thêm. [5] [6]
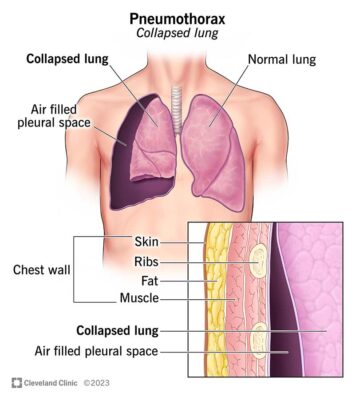
Triệu chứng lâm sàng của TKMPTP
TKMPTP thường xảy ra nhất khi nghỉ ngơi mà không có tiền sử gắng sức (80% số trường hợp). Bệnh nhân thường đột ngột đau ngực một bên dữ dội, kèm khó thở và tăng nhịp thở, đặc biệt là những bệnh nhân bị TKMPTP thứ phát.
Khám lâm sàng có thể phát hiện: Mạch nhanh, huyết áp hạ do áp lực dương khoang mang phổi cản trở máu về tim, giảm cử động thở của thành ngực, khám tại chỗ phát hiện tam chứng Galliard: rì rào phế nang cùng bên giảm hoặc mất, gõ vang cùng bên, rung thanh giảm.
Tiến triển có thể dẫn đến tràn khí màng phổi áp lực, đây là một biến chứng hiếm gặp nhưng nguy hiểm của TKMPTP, có thể dẫn đến tình trạng thiếu oxy máu, tụt huyết áp và lệch khí quản.
Cận lâm sàng
Chẩn đoán hình ảnh là công cụ hữu hiệu nhất để chẩn đoán xác định TKMPTP. Chụp X quang ngực cho thấy sự dịch chuyển của đường màng phổi tạng với một khoảng trống không có vân phổi ở giữa. Đây vẫn là phương pháp chẩn đoán hình ảnh đầu tay để chẩn đoán xác định và chẩn đoán mức độ TKMPTP. Việc sử dụng chụp cắt lớp vi tính ngực (CT) để chẩn đoán TKMPTP có độ nhạy và độ đặc hiệu cao, có thể sử dụng để chẩn đoán khi có nhiều triệu chứng nghi ngờ TKMPTP và hình ảnh chụp X Quang ngực chưa phát hiện hoặc không rõ ràng. CT cũng có thể sử dụng để chẩn đoán nguyên nhân TKMPTP. [7]
Điều trị
Mục tiêu chính của điều trị tràn khí màng phổi tự phát là giải phóng khí ra khỏi khoang màng phổi và ngăn ngừa tái phát. Các hướng dẫn của Hiệp hội Phẫu thuật Lồng ngực Hoa Kỳ (ACCP) và Hiệp hội Lồng ngực Anh (BTS) chỉ ra rằng, khi tiếp cận bệnh nhân được chẩn đoán TKMPTP thì cần thiết phải bắt đầu thở oxy 100% thông qua mặt nạ không thở lại và theo dõi tim phổi liên tục. Thở oxy làm tăng tốc độ hấp thu khí từ khoang màng phổi lên gấp 4 lần so với mức hấp thụ 1% đến 2% thể tích mỗi ngày khi không có oxy. Những bệnh nhân không ổn định về mặt lâm sàng như không đảm bảo các dấu hiệu sinh tồn hoặc có các triệu chứng gợi ý TKMP áp lực có thể được điều trị bằng phương pháp giải áp bằng kim Petrov và phẫu thuật đặt dẫn lưu màng phổi.[8] [9] [10]
Đối với những bệnh nhân toàn trạng ổn định, bị TKMP nguyên phát lần đầu tiên, mức độ nhẹ thì nên điều trị bảo tồn bằng thở oxy và theo dõi ít nhất 6 giờ. Nếu chụp lại X quang ngực cho thấy bằng chứng tràn khí màng phổi hấp thu tốt và bệnh nhân được qua theo dõi toàn trạng tốt thì bệnh nhân có thể tiếp tục được điều trị bảo tồn và kiểm tra lại trong 24 giờ.
Đối với TKMPTP nguyên phát lớn hoặc có triệu chứng toàn thân, bệnh nhân cần được phẫu thuật đặt dẫn lưu khoang màng phổi để giải phóng khí. Nếu dẫn lưu không hiệu quả, có thể cân nhắc phẫu thuật nội soi lồng ngực có hỗ trợ video (VATS) hoặc phẫu thuật mở để giải quyết triệt để nguyên nhân như cắt bỏ kén khí, cắt màng phổi và gây dính màng phổi. VATS ít xâm lấn hơn so với phẫu thuật mở ngực và được chứng minh là biện pháp hiệu quả trong điều trị và phòng ngừa TKMPTP tái phát.
Đối với bệnh nhân TKMPTP nguyên phát tái phát, nên thực hiện đặt dẫn lưu màng phổi, sau đó thực hiện VATS. Đối với bệnh nhân không muốn thực hiện hoặc có chống chỉ định với VATS, có thể thực hiện gây dính màng phổi bằng hóa chất như tetracycline hoặc bột talc qua ống dẫn lưu ngực để tránh tái phát. Tuy nhiên biện pháp này không được khuyến cáo.
Nói tóm lại, thái độ xử lý bệnh nhân TKMPTP phụ thuộc nhiều yếu tố. Đối với những bệnh nhân TKMPTP lần đầu ở mức độ nhẹ và không có triệu chứng toàn thân, điều trị bảo tồn có thể là một lựa chọn hợp lý. Đối với những bệnh nhân bị TKMPTP lần đầu với lượng lớn và/hoặc có triệu chứng toàn thân, chọc hút hoặc dẫn lưu màng phổi được chỉ định. Ngay cả khi được điều trị thích hợp, tỷ lệ tái phát TKMPTP vẫn tương đối cao. Một số nghiên cứu ước tính tỷ lệ tái phát trên 50%, nhất là trong vòng 30 ngày đầu tiên. Tuy nhiên, tỷ lệ tái phát có thể dưới 5% sau phẫu thuật cắt kén khí hay gây dính màng phổi.[3][11]
Kết luận
TKMPTP (Spontanous Pneumothorax) là tình trạng khí xuất hiện đột ngột trong khoang màng phổi do những thương tổn bệnh lý của phổi- màng phổi gây ra. Nguyên nhân gây ra tình trạng TKMPTP rất đa dạng và phong phú, khó chẩn đoán và dễ bị bỏ qua trong quá trình điều trị. TKMPTP có thể chia thành 2 nhóm là nguyên phát và thứ phát. Bệnh nhân có thể có các triệu chứng như khó thở và nhịp tim nhanh. Chẩn đoán dựa trên các triệu chứng lâm sàng và có thể được xác nhận bằng hình ảnh. Phần lớn tràn khí màng phổi mức độ nhẹ có thể được điều trị bảo tồn nhưng cần theo dõi sát trên lâm sàng và X-quang ngực. Với những trường hợp còn lại, chọc hút hoặc dẫn lưu khoang màng phổi cần được chỉ định. Phẫu thuật nội soi lồng ngực cần được cân nhắc khi dẫn lưu không hiệu quả hoặc tràn khí tái phát. Với TKMPTP, tỷ lệ tái phát là 14-30% sau 3 năm, phần lớn gặp ở những người hút thuốc, bệnh nhân mắc COPD và AIDS. Tràn khí màng phổi áp lực là một biến chứng nguy hiểm, có thể dẫn đến tử vong nếu không được chẩn đoán và can thiệp kịp thời. Bệnh nhân bị TKMPTP nên được khuyến khích bỏ thuốc lá và tránh đi máy bay hoặc đi đến những nơi không thể tiếp cận chăm sóc y tế. [12][13]
Qua case bệnh đã báo cáo, có thể khẳng định Bệnh viện Quân y 17, Cục Hậu cần, Quân khu 5 là đơn vị y tế có đầy đủ trang thiết bị phục vụ chẩn đoán và điều trị bệnh lý TKMPTP, đội ngũ bác sĩ có tay nghề, giàu kinh nghiệm điều trị và đã làm chủ kĩ thuật phẫu thuật nội soi lồng ngực xử lý TKMPTP nguyên phát do vỡ kén khí phổi, là địa chỉ tin cậy chăm sóc sức khỏe cho bộ đội và nhân dân trên địa bàn Quân khu 5.
Tài liệu tham khảo
- Baig MA, Majeed MB, Attar BM, Khan Z, Demetria M, Gandhi SR. Efficacy and Safety of Indwelling Pleural Catheters in Management of Hepatic Hydrothorax: A Systematic Review of Literature. Cureus. 2018 Aug 06;10(8):e3110.
- Ojeda Rodriguez JA, Hipskind JE. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Aug 8, 2023. Iatrogenic Pneumothorax. [PubMed]
- Hallifax RJ, Goldacre R, Landray MJ, Rahman NM, Goldacre MJ. Trends in the Incidence and Recurrence of Inpatient-Treated Spontaneous Pneumothorax, 1968-2016. JAMA. 2018 Oct 09;320(14):1471-1480. [PMC free article] [PubMed]
- Savitsky E, Oh SS, Lee JM. The Evolving Epidemiology and Management of Spontaneous Pneumothorax. JAMA. 2018 Oct 09;320(14):1441-1443. [PubMed]
- Walker SP, Bibby AC, Halford P, Stadon L, White P, Maskell NA. Recurrence rates in primary spontaneous pneumothorax: a systematic review and meta-analysis. Eur Respir J. 2018 Sep;52(3) [PubMed]
- Bertolaccini L, Congedo MT, Bertani A, Solli P, Nosotti M. A project to assess the quality of the published guidelines for managing primary spontaneous pneumothorax from the Italian Society of Thoracic Surgeons. Eur J Cardiothorac Surg. 2018 Nov 01;54(5):920-925. [PubMed]
- Aguinagalde B, Aranda JL, Busca P, Martínez I, Royo I, Zabaleta J., Grupo de trabajo de la GPC para el Manejo de Pacientes con Neumotórax espontáneo. SECT Clinical practice guideline on the management of patients with spontaneous pneumothorax. Cir Esp (Engl Ed). 2018 Jan;96(1):3-11. [PubMed]
- Schnell J, Beer M, Eggeling S, Gesierich W, Gottlieb J, Herth FJF, Hofmann HS, Jany B, Kreuter M, Ley-Zaporozhan J, Scheubel R, Walles T, Wiesemann S, Worth H, Stoelben E. Management of Spontaneous Pneumothorax and Post-Interventional Pneumothorax: German S3 Guideline. Respiration. 2019;97(4):370-402. [PubMed]
- Wong A, Galiabovitch E, Bhagwat K. Management of primary spontaneous pneumothorax: a review. ANZ J Surg. 2019 Apr;89(4):303-308. [PubMed]
- Santos C, Gupta S, Baraket M, Collett PJ, Xuan W, Williamson JP. Outcomes of an initiative to improve inpatient safety of small bore thoracostomy tube insertion. Intern Med J. 2019 May;49(5):644-649. [PMC free article] [PubMed]
- Sano A. Multidisciplinary team approach for complicated pneumothorax. J Thorac Dis. 2018 Jul;10(Suppl 18):S2109-S2110. [PMC free article] [PubMed]
- Li X, Su X, Chen B, Yao H, Yu Y, Leng X, Lu Q, Wang C, Lei J, Ruetzler K, Fernando HC, Gilbert S, Yeung C, Filosso PL, Shen J, Zhu C., Written. AME Thoracic Surgery Collaborative Group. Multidisciplinary team approach on a case of bilateral tension pneumothorax. J Thorac Dis. 2018 Apr;10(4):2528-2536. [PMC free article] [PubMed]
Nguồn bài viết : Bs CK2 Trần Đình Bang, Bs Nguyễn Trần Sang , Khoa Ngoại chung, Bệnh viện Quân y 17